Το οίδημα της ωχράς κηλίδας είναι η πιο κοινή αιτία απώλειας όρασης μεταξύ των ατόμων με διαβήτη τύπου 1 και τύπου 2. Εμφανίζεται όταν το υψηλό σάκχαρο στο αίμα και άλλες μεταβολικές δυσλειτουργίες προκαλούν οίδημα στην ωχρά κηλίδα, το τμήμα του αμφιβληστροειδούς που χρησιμοποιείται για την όρασή μας υψηλότερης ποιότητας.
Έχω διαβητικό οίδημα ωχράς κηλίδας. Θα Τυφλωθώ;
Όχι, το οίδημα της ωχράς κηλίδας δεν οδηγεί πάντα σε τύφλωση. Αν και δεν υπάρχει θεραπεία για το διαβητικό οίδημα της ωχράς κηλίδας, ορισμένες περιπτώσεις βελτιώνονται αυθόρμητα και υπάρχει μια ποικιλία θεραπειών που μπορούν να επιβραδύνουν και να σταματήσουν την εξέλιξή του. Μερικοί άνθρωποι είναι σε θέση να αντιστρέψουν τη βλάβη της όρασής τους πριν γίνει μόνιμη.
Πολλά μέλη της κοινότητάς μας έχουν ζήσει με το οίδημα αυτό για χρόνια. Μερικοί απαιτούν τακτικές ενέσεις ειδικών φαρμάκων, άλλοι έχουν προχωρήσει από μια αρχική πορεία θεραπείας των ματιών με βελτιωμένη όραση και τώρα βασίζονται στον μεταβολικό έλεγχο για να αποτρέψουν την επιδείνωση της κατάστασής τους.
Μην κάνετε λάθος, το οίδημα απαιτεί οπωσδήποτε θεραπεία, ακόμα κι αν η όρασή σας φαίνεται καλή αυτή τη στιγμή. Τα φάρμακα που έχουν αναπτυχθεί για αυτό όχι μόνο μπορούν να βελτιώσουν την όρασή σας βραχυπρόθεσμα, αλλά μπορούν να αποτρέψουν περαιτέρω μόνιμη βλάβη. Χωρίς την κατάλληλη θεραπεία – εστιασμένη τόσο στην υγεία των ματιών όσο και στη μεταβολική υγεία – το οίδημα μπορεί να οδηγήσει σε σοβαρή βλάβη της όρασης.
Ένα άλλο πράγμα είναι απολύτως σαφές: ακόμη και οι πιο προηγμένες θεραπείες του βασίζονται στην καλή διαχείριση του διαβήτη για διαρκή επιτυχία. Το οίδημα αυτό, όπως και άλλες επιπλοκές του διαβήτη, προκαλείται βασικά από υπεργλυκαιμία. Ο καλός έλεγχος του σακχάρου στο αίμα –μαζί με την απώλεια βάρους, την υγιή αρτηριακή πίεση και άλλες βελτιωμένες μεταβολικές παραμέτρους– καθορίζει σημαντικά την πρόγνωσή σας.
Διαβήτης και Επιπλοκές του Οφθαλμού
Τα μάτια είναι ένα από τα πιο ευάλωτα μέρη του σώματος σε άτομα με διαβήτη. Ο αμφιβληστροειδής – το τμήμα του ματιού που πραγματικά αισθάνεται το φως και στέλνει σήματα στον εγκέφαλο – έχει πολλές μικρές φλέβες που είναι ιδιαίτερα ευαίσθητες στα υψηλά σάκχαρα στο αίμα. Όταν υποβάλλονται σε χρόνια αυξημένα επίπεδα σακχάρου στο αίμα, αυτές οι μικρές φλέβες μπορεί να διογκωθούν, να σκάσουν και να διαρρεύσουν. Άλλοι μεταβολικοί παράγοντες, όπως η υψηλή αρτηριακή πίεση και η υψηλή χοληστερόλη, συμβάλλουν στον κίνδυνο.
Άλλα μέρη του ματιού διατρέχουν επίσης αυξημένο κίνδυνο βλάβης στον διαβήτη, συμπεριλαμβανομένου του φακού (καταρράκτης) και του οπτικού νεύρου (γλαύκωμα). Αλλά είναι ο αμφιβληστροειδής που υφίσταται τη μεγαλύτερη ζημιά, όταν ο διαβήτης προκαλεί δυσλειτουργία του αμφιβληστροειδούς, αυτό είναι ευρέως γνωστό ως διαβητική αμφιβληστροειδοπάθεια.
Εάν επισκέπτεστε έναν οφθαλμίατρο τακτικά – η Αμερικανική Διαβητολογική Εταιρεία συνιστά ετήσιες οφθαλμικές εξετάσεις – μπορεί να είστε σε θέση να εντοπίσετε και να αντιμετωπίσετε τη διαβητική αμφιβληστροειδοπάθεια πολύ πριν παρατηρήσετε οποιαδήποτε μείωση στην όρασή σας.
Αλλά δεν είναι όλοι τόσο τυχεροί, και για κάποιους, η διαβητική αμφιβληστροειδοπάθεια θα προκαλέσει οίδημα της ωχράς κηλίδας, μια κατάσταση που πρέπει να αντιμετωπιστεί γρήγορα για να αποφευχθεί η μόνιμη βλάβη της όρασης. Το οίδημα της ωχράς κηλίδας μπορεί να αναπτυχθεί σε οποιοδήποτε στάδιο της διαβητικής αμφιβληστροειδοπάθειας, ακόμη και σε προηγούμενα στάδια, αν και είναι πιο πιθανό να αναπτυχθεί αφού η κατάσταση έχει ήδη προχωρήσει σε πιο σοβαρή κατάσταση.
Τι είναι το διαβητικό οίδημα της ωχράς κηλίδας;
Η ωχρά κηλίδα είναι ένα ιδιαίτερα σημαντικό τμήμα του αμφιβληστροειδούς, ακριβώς στο κέντρο του αμφιβληστροειδούς, όπου ο φακός εστιάζει το μεγαλύτερο μέρος του φωτός που εισέρχεται στο μάτι. Η ωχρά κηλίδα χρησιμοποιείται για την υψηλότερη ποιότητα, την πιο έντονη όρασή μας: το άμεσο κέντρο της όρασής μας σε καλό φωτισμό. Όταν τα μάτια σας εστιάζουν σε ένα πρόσωπο ή ένα βιβλίο ή μια οθόνη τηλεόρασης, αυτό το φως συγκεντρώνεται στην ωχρά κηλίδα σας. Δεν αποτελεί έκπληξη, λοιπόν, οποιαδήποτε βλάβη στην ωχρά κηλίδα μπορεί να έχει βαθιά επίδραση στην ποιότητα της όρασης.
Το διαβητικό οίδημα της ωχράς κηλίδας εμφανίζεται όταν διαρροή αιμοφόρων αγγείων προκαλούν οίδημα στην ωχρά κηλίδα. Αυτό το πρήξιμο διαταράσσει την υγιή όραση.
Το οίδημα της ωχράς κηλίδας δεν προκαλείται μόνο από τον διαβήτη. Άλλες αιτίες περιλαμβάνουν εκφύλιση της ωχράς κηλίδας που σχετίζεται με την ηλικία, μελαγχρωστική αμφιβληστροειδίτιδα, ραγοειδίτιδα και παρενέργειες της χειρουργικής επέμβασης στα μάτια.
Πόσο κοινό είναι;
Μια ανάλυση του 2012 δεδομένων από όλο τον κόσμο έδειξε ότι περίπου το 7 τοις εκατό των ατόμων με διαβήτη το εμφανίζουν. Μόνο μια μειοψηφία, ωστόσο, έχει βιώσει σοβαρή διαταραχή της όρασης ή τύφλωση. Ο Παγκόσμιος Οργανισμός Υγείας εκτιμά ότι 3,9 εκατομμύρια άνθρωποι σε όλο τον κόσμο πάσχουν από «μέτρια ή σοβαρή εξ αποστάσεως βλάβη ή τύφλωση» λόγω διαβητικής αμφιβληστροειδοπάθειας, αυτό είναι λιγότερο από το ένα τοις εκατό των ανθρώπων με διαβήτη στον κόσμο.
Ο κίνδυνος είναι υψηλότερος για τα άτομα με διαβήτη τύπου 1 και για τα άτομα με τύπου 2 που χρησιμοποιούν ινσουλίνη. Μια άλλη ανάλυση επιβεβαιώνει ότι η πιθανότητα ανάπτυξής του μειώνεται δραματικά με μεγαλύτερη διάρκεια διαβήτη και υψηλότερα επίπεδα υπεργλυκαιμίας.
Τα συμπτώματα του οιδήματος
Στην ιδανική περίπτωση, διαγιγνώσκεται κατά τη διάρκεια μιας οφθαλμολογικής εξέτασης ρουτίνας, πριν γίνουν εμφανή οποιαδήποτε συμπτώματα.
Εάν έχει περάσει καιρός από τότε που έχετε δει έναν οφθαλμίατρο και αναρωτιέστε για τις αλλαγές στην όρασή σας, θα πρέπει να προγραμματίσετε ένα ραντεβού το συντομότερο δυνατό.
Τα αρχικά στάδια του οιδήματος της ωχράς κηλίδας χαρακτηρίζονται γενικά από θολή όραση. Μπορεί επίσης να παρατηρήσετε:
Τα αντικείμενα φαίνονται κυματιστά, ειδικά όταν κοιτάτε ευθεία
Τα αντικείμενα φαίνονται σαν να έχουν διαφορετικά μεγέθη αν κοιτάξετε έξω από το ένα μάτι και μετά από το άλλο
Τα χρώματα φαίνονται θαμπά ή ξεθωριασμένα
Εάν το οίδημα της ωχράς κηλίδας συνεχίσει να αναπτύσσεται, μπορεί τελικά να προκαλέσει σοβαρή απώλεια της κεντρικής όρασης. Αν και ορισμένοι ασθενείς μπορεί να διατηρήσουν μέρος της περιφερειακής τους όρασης, μπορεί να γίνει δύσκολο να διαβάσουν, να οδηγήσουν ή ακόμα και να αναγνωρίσουν το πρόσωπο ενός ατόμου με το οποίο μιλάτε.
Διάγνωση
Σε όλους με διαβήτη συνιστάται να υποβάλλονται σε ετήσια εξέταση διασταλμένων ματιών. Αυτό δεν είναι απλώς ένας έλεγχος της ποιότητας της όρασης για την ενημέρωση μιας διορθωτικής συνταγής φακών, αν και συνήθως μπορεί να πραγματοποιηθεί στην ίδια επίσκεψη. Σε μια εξέταση διασταλμένου οφθαλμού, ένας οφθαλμίατρος (οφθαλμίατρος) θα εφαρμόσει ένα διάλυμα στα μάτια σας που θα προκαλέσει διαστολή της κόρης ή διευρύνοντας, επιτρέποντας μια καλύτερη ματιά στο εσωτερικό του ματιού.
Πολλοί γιατροί θα χρησιμοποιήσουν επίσης οπτική τομογραφία συνοχής (OCT) για να εξετάσουν την επιφάνεια του αμφιβληστροειδούς. Αυτή η μη επεμβατική εξέταση επιτρέπει στον οφθαλμίατρο να δει τον αμφιβληστροειδή σε διακριτά στρώματα και να μετρήσει το πάχος τους.
Εάν υπάρχουν κάποιες ενδείξεις αμφιβληστροειδοπάθειας, ο οφθαλμίατρος σας μπορεί να πραγματοποιήσει αγγειογραφία με φλουορεσκεΐνη για να προσδιορίσει ποια μέρη των ματιών διαρρέουν υγρό. Αυτή η εξέταση περιλαμβάνει μια έγχυση ειδικής χρωστικής στο χέρι προκειμένου να τονιστεί το αίμα στο μάτι.
Εάν ο γιατρός σας δει ενδείξεις οιδήματος της ωχράς κηλίδας, μπορεί επίσης να ζητήσει να εξετάσει μετρήσεις της μεταβολικής σας υγείας, συμπεριλαμβανομένης της A1C, της αρτηριακής πίεσης και του προφίλ λιπιδίων. Αυτό μπορεί να σας βοηθήσει να συνδέσετε τα προβλήματα των ματιών σας με τον διαβήτη.
Μια παραδοσιακή εξέταση όρασης μπορεί να βοηθήσει στον προσδιορισμό του βαθμού στον οποίο η όρασή σας έχει ήδη ή δεν έχει επιδεινωθεί.
Τι συμβαίνει μετά τη διάγνωση
Ορισμένες περιπτώσεις υποχωρούν χωρίς θεραπεία, αν και μπορεί να υποτροπιάσουν αργότερα. Το διαβητικό οίδημα της ωχράς κηλίδας πρέπει να αντιμετωπίζεται όσο το δυνατόν γρηγορότερα. Ακολουθεί μια ανασκόπηση των επιλογών:
Έλεγχος σακχάρου αίματος και μεταβολικοί παράγοντες κινδύνου
Η πρώτη γραμμή άμυνας είναι η βελτίωση των διαβητικών και μεταβολικών παραγόντων κινδύνου. Η λήψη της A1C, της αρτηριακής πίεσης και της χοληστερόλης σας σε συνιστώμενα όρια είναι ο πρωταρχικός τρόπος για την άμεση αντιμετώπιση της βασικής αιτίας της διαβητικής οφθαλμικής νόσου. Μελέτες έχουν δείξει ότι η βελτίωση αυτών των παραγόντων «μπορεί να παράγει μετρήσιμα αποτελέσματα στο πάχος της ωχράς κηλίδας σε μόλις 6 εβδομάδες».
Εάν έχετε διαγνωστεί με το οίδημα, είναι μια εξαιρετική ευκαιρία να ανανεώσετε τη δέσμευσή σας στη διαχείριση του διαβήτη. Η συνετή χρήση μιας υγιεινής διατροφής, άσκησης και φαρμάκων για τη μείωση της γλυκόζης μπορεί να σας βοηθήσει να διατηρήσετε την όρασή σας για τα επόμενα χρόνια. Θα πρέπει να βεβαιωθείτε ότι ο γιατρός σας είναι καλά ενημερωμένος για την όρασή σας, καθώς μπορεί να είναι σε θέση να σας συμβουλεύσει νέες αλλαγές στον τρόπο ζωής ή φάρμακα που θα σας βοηθήσουν να εντείνετε τις προσπάθειές σας για τη διαχείριση του διαβήτη.
Ενέσεις
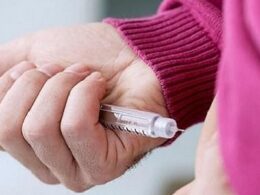
Δεν απαιτούν όλες οι περιπτώσεις άμεση παρέμβαση. Εάν το απαιτεί η δική σας, η πρώτη γραμμή θεραπείας είναι μια σειρά ενέσεων με έναν αντι-αγγειακό ενδοθηλιακό αυξητικό παράγοντα (anti-VEGF). Αυτό το φάρμακο θα βοηθήσει στον έλεγχο του οιδήματος της ωχράς κηλίδας και θα εμποδίσει την ανώμαλη ανάπτυξη των αιμοφόρων αγγείων.
Αυτές οι ενέσεις χορηγούνται απευθείας στο μάτι σας, που σημαίνει ότι, ναι, ένας γιατρός θα εισάγει μια βελόνα στον βολβό του ματιού σας. Καταλαβαίνουμε ότι πολλοί άνθρωποι στην κοινότητα του διαβήτη είναι τρομοκρατημένοι με την ιδέα, και είναι κατανοητό. Αλλά αυτές οι ενέσεις είναι η καλύτερη θεραπεία για την πάθηση. Έχουμε επίσης ακούσει ότι οι ενέσεις δεν είναι τόσο κακές όσο ακούγονται: άβολες αλλά όχι στην πραγματικότητα επώδυνες. Ο γιατρός σας θα εφαρμόσει ένα φάρμακο που μουδιάζει στο μάτι και η βελόνα είναι εξαιρετικά μικρή. Η ένεση τελειώνει γρήγορα και δεν απαιτεί μεγάλη αποκατάσταση, πιθανότατα θα μπορέσετε να επιστρέψετε αμέσως στις κανονικές σας δραστηριότητες.
Η τυπική θεραπεία των αντι-VEGF είναι ένας πρώτος κύκλος έξι μηνιαίων ενέσεων, με έναν αριθμό επακόλουθων ενέσεων με βάση την αποτελεσματικότητα της αρχικής θεραπείας. Κατά μέσο όρο, στους ασθενείς χορηγούνται 6-8 ενέσεις τον πρώτο χρόνο, 2-4 ενέσεις το δεύτερο έτος και 0-1 ενέσεις ξεκινώντας τον τρίτο χρόνο.
Δυστυχώς, αυτά τα φάρμακα δεν λειτουργούν σε όλους. Μια σημαντική μειοψηφία ασθενών θα συνεχίσει να παρουσιάζει επιδείνωση του οιδήματος.
Εάν τα αντι-VEGF δεν είναι αποτελεσματικά, οι γιατροί μπορούν να προσθέσουν ενέσεις κορτικοστεροειδών. Αυτά τα φάρμακα μειώνουν δυναμικά τη φλεγμονή, η οποία μπορεί να παρεμποδίζει την πρόοδο της θεραπείας anti-VEGF. Στην πλειονότητα των περιπτώσεων, αυτές οι ενέσεις στεροειδών οδηγούν επίσης στην ανάπτυξη καταρράκτη, ο οποίος μπορεί να απαιτήσει άλλη χειρουργική επέμβαση στο δρόμο.
Laser Photocoagulation
Η θεραπεία με λέιζερ ήταν κάποτε η τυπική θεραπεία, αλλά στις Ηνωμένες Πολιτείες έχει αντικατασταθεί σε μεγάλο βαθμό από ενέσεις anti-VEGF. Αυτή η κάπως λιγότερο επεμβατική τεχνική χρησιμοποιείται τώρα μερικές φορές σε συνδυασμό με ενέσεις για ένα υποσύνολο ασθενών με DME με συγκεκριμένο μοτίβο πάχυνσης αμφιβληστροειδούς ή για εκείνους για τους οποίους η θεραπεία αντι-VEGF δεν ήταν αποτελεσματική. Η θεραπεία με λέιζερ εξακολουθεί επίσης να ευνοείται σε μέρη του κόσμου με περιορισμένους πόρους. Σε αυτή τη διαδικασία, μετά τη χρήση του μουδιαστικού φαρμάκου, ένα λέιζερ στοχεύει στο μάτι για να σφραγίσει ή να συρρικνώσει τα αιμοφόρα αγγεία που διαρρέουν στον αμφιβληστροειδή. Οι ασθενείς μπορεί να χρειαστούν πολλαπλές θεραπείες με λέιζερ.
Η φωτοπηξία με λέιζερ σχετίζεται με σημαντικούς κινδύνους, συμπεριλαμβανομένης της απώλειας της περιφερειακής, του χρώματος και της νυχτερινής όρασης — αλλά για όσους κινδυνεύουν να χάσουν την κεντρική τους όραση, η ανταλλαγή μπορεί να αξίζει να γίνει.
Χειρουργική επέμβαση
Τέλος, ο γιατρός σας μπορεί να συστήσει μια υαλοειδεκτομή, στην οποία αφαιρείται μεγάλο μέρος του υαλοειδούς υγρού – το διαυγές τζελ που γεμίζει το μάτι. Η υαλοειδεκτομή είναι μια πιο επεμβατική διαδικασία από τις λήψεις ή τις θεραπείες με λέιζερ που περιγράφονται παραπάνω. Μερικές φορές απαιτείται γενική αναισθησία και μόνο ένα μάτι μπορεί να χειρουργηθεί κάθε φορά.
Δεν είναι βέβαιο πόσο αποτελεσματική είναι μια υαλοειδεκτομή για το συγκεκριμένο οίδημα, και επομένως η χρήση της μπορεί να περιοριστεί σε ασθενείς που έχουν κι άλλα οφθαλμικά προβλήματα, όπως το σύνδρομο υαλοειδικής έλξης. Όπως κάθε άλλη χειρουργική επέμβαση, εγκυμονεί κίνδυνο επιπλοκών.